PERSONNEL D’ADF
Dans les marécages du centre de la Tanzanie se trouve un lieu appelé la Ville des Moustiques. C’est là que se trouve la plus grande colonie mondiale de moustiques captifs, utilisés pour étudier la propagation du paludisme et des autres maladies transmises par les moustiques, telles que le virus Zika et la dengue. Les scientifiques de l’Institut de santé Ifakara s’efforcent de comprendre le comportement des moustiques, par exemple leur reproduction. L’objectif est d’apprendre le meilleur moyen de piéger, repousser et tuer les moustiques.
« Une partie du travail que nous faisons ici consiste à innover et créer de nouveaux outils pour pouvoir simplement maintenir le rythme », déclare Fredros Okumu, responsable scientifique de l’institut, dans une vidéo sur GatesNotes.
Le paludisme était jadis si répandu dans la région qu’il infectait 80 % de la population. De nombreux nourrissons n’atteignaient jamais l’âge d’un an. En fait, Ifakara (nom de la municipalité) veut dire « le lieu où les gens vont pour mourir ».
Mais les chercheurs font des progrès. Les décès dus au paludisme en Tanzanie ont été réduit de plus de 50 % entre 2014 et 2019, selon MalariaSpot. Les scientifiques ont aujourd’hui un objectif encore plus ambitieux : l’éradication.

« Pour les moustiques porteurs du paludisme, nous ne voyons pas la nécessité de continuer à partager avec eux cette belle planète », déclare M. Okumu.
Une maladie sur l’autre
La propagation du Covid-19 a légèrement diminué les efforts d’éradication du paludisme en Afrique, mais elle ne les a pas arrêtés.
Plus de 90 % des campagnes anti-paludisme sur quatre continents étaient sur la bonne voie à la fin 2020. Pendant l’année, les responsables ont distribué 200 millions de moustiquaires dans 30 pays. Ils ont envoyé des médicaments antipaludéens dans 12 pays de la région du Sahel. Le Partenariat RBM pour mettre fin au paludisme indique que le Kenya, le Malawi et le Ghana ont vacciné plus de 300.000 enfants contre la maladie dans le cadre d’un programme pilote lancé en 2019.
Abdourahmane Diallo, directeur du partenariat RBM (anciennement Roll Back Malaria, Faire reculer le paludisme), a déclaré : « Cette année, dans les pires circonstances, les pays ont prouvé qu’ils n’ont pas besoin de choisir entre le Covid-19 et le paludisme pour protéger leur population ; ils peuvent, et devraient, faire les deux. »
« Malgré les défis sans précédent qu’ils affrontent, le fait que les pays et leurs partenaires du monde entier aient maintenu avec succès leurs efforts prévus contre le paludisme, y compris la distribution d’un nombre record de moustiquaires traitées à l’insecticide, et qu’ils continuent d’avancer vers l’éradication complète du paludisme, est une réussite remarquable ; elle assure que les communautés resteront protégées de la piqûre mortelle des moustiques », a-t-il déclaré selon un rapport du partenariat.

Les responsables de la santé ont déclaré que la propagation du Covid-19 dans le monde affecte le traitement des autres maladies. Pendant l’épidémie d’Ebola de 2014 en Afrique de l’Ouest, le paludisme, la tuberculose et le VIH/sida ont provoqué plus de décès que l’Ebola parce que l’épidémie a perturbé les systèmes locaux de soins de santé. Les responsables de la santé ont dit qu’ils craignaient que la même chose se produise avec le Covid-19.
« Nous devons utiliser le Covid-19 comme opportunité pour apprendre les leçons visant à améliorer la collaboration et l’innovation, ainsi que pour adopter le but plus ambitieux d’éradiquer complètement le paludisme », déclare Peter Sands du Fonds mondial de lutte contre le sida, la tuberculose et le paludisme, selon un reportage du Guardian.
L’Organisation mondiale de la santé (OMS) conseille aux gouvernements d’adapter leur campagne contre le paludisme pour protéger contre le Covid-19 les professionnels de la santé et les personnes qui distribuent les vivres et les moustiquaires.
Bien que le Covid-19 ait dévasté l’économie mondiale, le paludisme reste un tueur efficace. L’OMS déclare qu’en 2018 il y avait 212 millions de cas de paludisme en Afrique et 381.000 décès. Ces deux chiffres étaient inférieurs à ceux de 2017. En 2020, il est estimé que pour chaque mort due au Covid-19 en Afrique, 7 ou 8 morts dues au paludisme ont été enregistrées.
En 2018, 6 pays dans le monde avaient plus de la moitié de tous les cas de paludisme. Le quart des cas positifs mondiaux provenaient du Nigeria, 12 % de la République démocratique du Congo, 5 % de l’Ouganda et 4 % de la Côte d’Ivoire, du Mozambique et du Niger. Les enfants de moins de 5 ans représentaient les deux tiers de tous les décès mondiaux dus au paludisme.
Même avec la pandémie de Covid-19, les organisations telles que le Partenariat RBM, Malaria No More et la Gates Foundation œuvrent non seulement pour limiter le nombre de cas de paludisme, mais pour éradiquer la maladie.
Les Centres américains pour le contrôle et la prévention des maladies (CDC) s’expriment avec précision lorsqu’ils parlent de contrôler le paludisme, plutôt que de l’éliminer. Ils déclarent que leur objectif consiste à diminuer la transmission du paludisme à un niveau où la maladie ne présente plus de problème pour la santé publique.
Les CDC expliquent : « Le “contrôle” du paludisme diffère de “l’élimination” ou l’éradication du paludisme. “L’élimination” a une portée locale ou régionale. L’éradication est “l’élimination mondiale”. L’éradication ne sera pas atteinte tant que le paludisme ne sera pas éliminé de la nature. » Les centres déclarent qu’une augmentation récente des ressources et une volonté et un engagement politiques ont conduit à des discussions sur la possibilité d’éliminer, et finalement d’éradiquer, le paludisme.
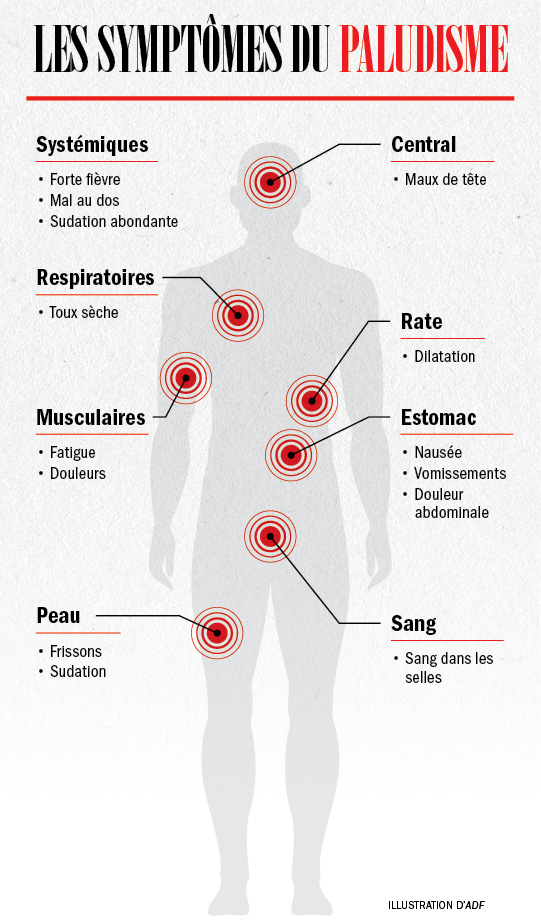
AU CŒUR DU PALUDISME
PERSONNEL D’ADF
Les sociétés africaines combattent le paludisme depuis des milliers d’années, et malgré les avancées scientifiques il continue à tuer. Voici plusieurs raisons pour lesquelles l’Afrique subsaharienne se trouve au cœur du paludisme :
- Les moustiques africains porteurs du paludisme sont des vecteurs de transmission hautement efficaces.
- Les espèces les plus mortelles du parasite sont très répandues en Afrique.
- Le climat de l’Afrique subsaharienne est favorable aux moustiques.
- Les pays les plus touchés par la maladie sont peu capables de prendre des mesures préventives.
Les médicaments antipaludéens sont généralement disponibles. La question suivante se pose donc : pourquoi ne pas donner ces médicaments aux personnes qui vivent dans les pays où la maladie est plus répandue ? Mais ce n’est pas si simple. Les recommandations concernant les médicaments pour empêcher le paludisme sont différentes d’un pays à l’autre à cause des souches différentes de la maladie. Aucun médicament antipaludéen ne fonctionne à 100 %. Ils doivent être combinés à des mesures de protection individuelle telles que l’emploi de moustiquaires. Ces médicaments doivent aussi être pris tous les jours ou toutes les semaines.

Puisque l’efficacité des vaccins n’a toujours pas été démontrée, la meilleure façon d’arrêter le paludisme est de prendre des mesures de prévention et de contrôle efficaces, sécurisées et éprouvées. Les responsables de la santé répertorient six catégories de mesures préventives : les moustiquaires traitées à l’insecticide, le traitement préventif du paludisme chez les femmes enceintes, le traitement préventif des nouveau-nés, la pulvérisation résiduelle à l’intérieur, le contrôle des larves et l’administration massive des médicaments.
La première ligne de défense est l’emploi d’une moustiquaire efficace dans les chambres, car les moustiques sont le plus actif entre le crépuscule et l’aube. Selon les CDC, il est même préférable d’utiliser des moustiquaires de lit traitées à l’insecticide. Lors d’essais dans les communautés africaines, les moustiquaires traitées ont réduit le nombre de décès liés au paludisme de 20 % chez les enfants de moins de 5 ans.
Les insecticides utilisés pour traiter les moustiquaires de lit tuent les moustiques et d’autres insectes. Ils éloignent aussi les insectes, en réduisant le nombre de ceux qui entrent dans les maisons. Cela diminue aussi les risques pour tout le monde dans la maison. Dans les communautés où ces moustiquaires sont très utilisées, le nombre de moustiques diminue, en même temps que la durée de vie des insectes. Les responsables de la santé déclarent qu’au moins la moitié des gens de la communauté doivent utiliser des moustiquaires traitées pour obtenir de tels résultats.
 Il est établi que les moustiquaires traitées présentent des « risques de santé très faibles » pour les humains et autres mammifères, déclarent les CDC. Jusqu’à une date assez récente, de telles moustiquaires devaient être régulièrement traitées avec des insecticides. Mais plusieurs sociétés ont développé des moustiquaires traitées à l’insecticide longue durée, ou LLIN, qui sont efficaces pendant au moins trois ans, même après des lavages répétés.
Il est établi que les moustiquaires traitées présentent des « risques de santé très faibles » pour les humains et autres mammifères, déclarent les CDC. Jusqu’à une date assez récente, de telles moustiquaires devaient être régulièrement traitées avec des insecticides. Mais plusieurs sociétés ont développé des moustiquaires traitées à l’insecticide longue durée, ou LLIN, qui sont efficaces pendant au moins trois ans, même après des lavages répétés.
Entre 2008 et 2010, les responsables de la santé ont distribué 294 millions de LLIN en Afrique subsaharienne. Les CDC déclarent que le financement des LLIN a progressivement augmenté entre 2004, lorsque les responsables ont distribué 5,6 millions de moustiquaires, et 2020, lorsqu’ils en ont livré 145 millions.
Ces responsables déclarent que les pertes économiques dues au Covid-19 conduiront au plafonnement ou même à la réduction des distributions de moustiquaires au cours des prochaines années. Les chercheurs travaillent pour augmenter la durée de service des moustiquaires traitées de 3 à 5 ans. Ces moustiquaires de 5 ans permettraient d’économiser 3,8 milliards de dollars sur une période de 10 ans.
Les responsables de la santé déclarent que pendant la grossesse, la mère et le fœtus sont vulnérables face au paludisme. L’immunité naturelle de la mère est réduite. Les effets négatifs du paludisme pendant la grossesse comprennent l’anémie maternelle, la perte du fœtus, l’accouchement prématuré, le retard de croissance intra-utérine et les nouveau-nés avec un poids faible à la naissance.

Le traitement préventif du paludisme chez les femmes enceintes inclut l’utilisation des LLIN, la gestion efficace des cas de grossesse, les suppléments pour empêcher l’anémie et les suppléments à l’acide folique pour réduire les anomalies congénitales. Les enfants nés d’une mère souffrant du paludisme sont particulièrement sujets aux malformations spinales et cérébrales.
Le traitement préventif pour les nouveau-nés comprend l’administration thérapeutique complète de la sulfadoxine-pyriméthamine à des intervalles correspondant aux programmes de vaccination ordinaires, en général à l’âge de 10 semaines, 14 semaines et 9 mois, pour les nouveau-nés sujets à un risque de paludisme. Le médicament réduit le risque d’anémie et d’infection par le paludisme.
La pulvérisation résiduelle à l’intérieur consiste à enduire les murs et les autres surfaces d’une maison avec de l’insecticide. L’insecticide tue les moustiques et les autres insectes qui entrent en contact avec ces surfaces, pendant plusieurs mois. La pulvérisation n’empêche pas les piqûres de moustique. Elle tue plutôt les moustiques après qu’ils se soient alimentés et qu’ils viennent se poser sur une surface pulvérisée. Pour être efficace, la pulvérisation doit se faire dans au moins 80 % des foyers d’une communauté.
Le contrôle larvaire nécessite l’élimination de toute eau stagnante où les moustiques peuvent se reproduire. Les œufs déposés dans l’eau éclosent pour produire des larves au bout de 24 à 48 heures et des moustiques matures au bout de 7 à 10 jours. Essentiellement toute eau stagnante peut abriter des larves, donc l’élimination des lieux de reproduction est difficile. Les pays africains n’ont pas essayé d’effectuer un contrôle des larves à grande échelle mais dans d’autres régions du monde il a été très efficace.
Les CDC déclarent que le contrôle larvaire peut être utile en Afrique dans des cadres spécifiques tels que les environnements urbains ou les zones en bordure du désert où la présence des flaques d’eau peut être plus prévisible.
Le contrôle des larves à grande échelle nécessite en général des modifications environnementales telles que le drainage et le remblayage, ou l’utilisation des larvicides. De l’huile biodégradable peut être pulvérisée sur l’eau afin de suffoquer les larves et les nymphes.
Dans les lieux et les époques où le paludisme atteint des proportions épidémiques ou devient particulièrement létal, les professionnels de la santé utilisent l’administration massive de médicaments ou MDA. Toutes les personnes vivant dans une zone donnée reçoivent des médicaments antipaludéens. P. falciparum est le plus dangereux parasite causant le paludisme et a forcé les communautés à utiliser la MDA.
L’Organisation mondiale de la santé recommande la MDA seulement dans des circonstances extrêmes, lorsque le système de santé est paralysé et incapable de servir la communauté affectée. Dans des circonstances moins graves, lorsque l’incidence du paludisme est seulement élevée ou modérée, la MDA ne s’est pas avérée pratique.
L’AFRIQUE A DÉJÀ ARRÊTÉ DES MALADIES
PERSONNEL D’ADF
Les organisations du monde entier s’efforcent d’éliminer le paludisme de la planète.
Des précédents existent en matière d’éradication des maladies en Afrique. En août 2020, les Centres américains pour le contrôle et la prévention des maladies (CDC) ont annoncé officiellement que la polio avait disparu d’Afrique.
Les CDC ont expliqué : « Cette réussite incroyable concernant la santé publique, c’est-à-dire l’interruption de la transmission du poliovirus sauvage partout dans la région africaine, a commencé il y a 24 ans avec un appel à l’action de l’ex-président sud-africain Nelson Mandela. Il avait incité les chefs d’état et les leaders africains à se mobiliser pour “éliminer la polio de l’Afrique”. À l’époque, 75.000 enfants africains étaient paralysés par la polio chaque année. »
Le Nigeria a été le dernier pays africain à être déclaré exempt de polio sauvage, ainsi nommée par opposition à la polio contractée à partir du vaccin lui-même. En août 2019, le Nigeria avait atteint sa troisième année consécutive sans cas signalé de polio sauvage, ce qui a lancé le processus officiel de certification visant à examiner les données et les documents et déclarer l’Afrique exempte de polio. En date de 2020, l’Afghanistan et le Pakistan sont les deux seuls pays où la maladie est toujours classifiée d’endémique.
L’Afrique est aussi sur le point d’éradiquer la dracunculose, maladie dans laquelle une larve ingérée en buvant de l’eau atteint une longueur jusqu’à 80 cm, et se déplace à l’intérieur du corps de la victime pour émerger au niveau des pieds. En 1986, la Fondation Carter basée aux États-Unis a assumé la direction d’un programme pour éradiquer la maladie, qui à l’époque infectait 3,5 millions de personnes chaque année dans 21 pays d’Afrique et d’Asie.
La Fondation Carter a obtenu des résultats spectaculaires. Elle a signalé un total provisoire de 53 cas de dracunculose dans le monde en 2019. La maladie s’est avérée plus difficile que prévu à éradiquer complètement à cause d’une augmentation du nombre d’infections chez les animaux, principalement les chiens du Tchad.
Adam Weiss, directeur du programme d’éradication de la dracunculose de la Fondation Carter, déclare à Outbreak News Today : « Le moment est venu d’éradiquer la dracunculose. Pour éviter des souffrances inutiles, les pays qui restent endémiques œuvrent pleinement en utilisant toutes les interventions disponibles. »