EQUIPA DA ADF
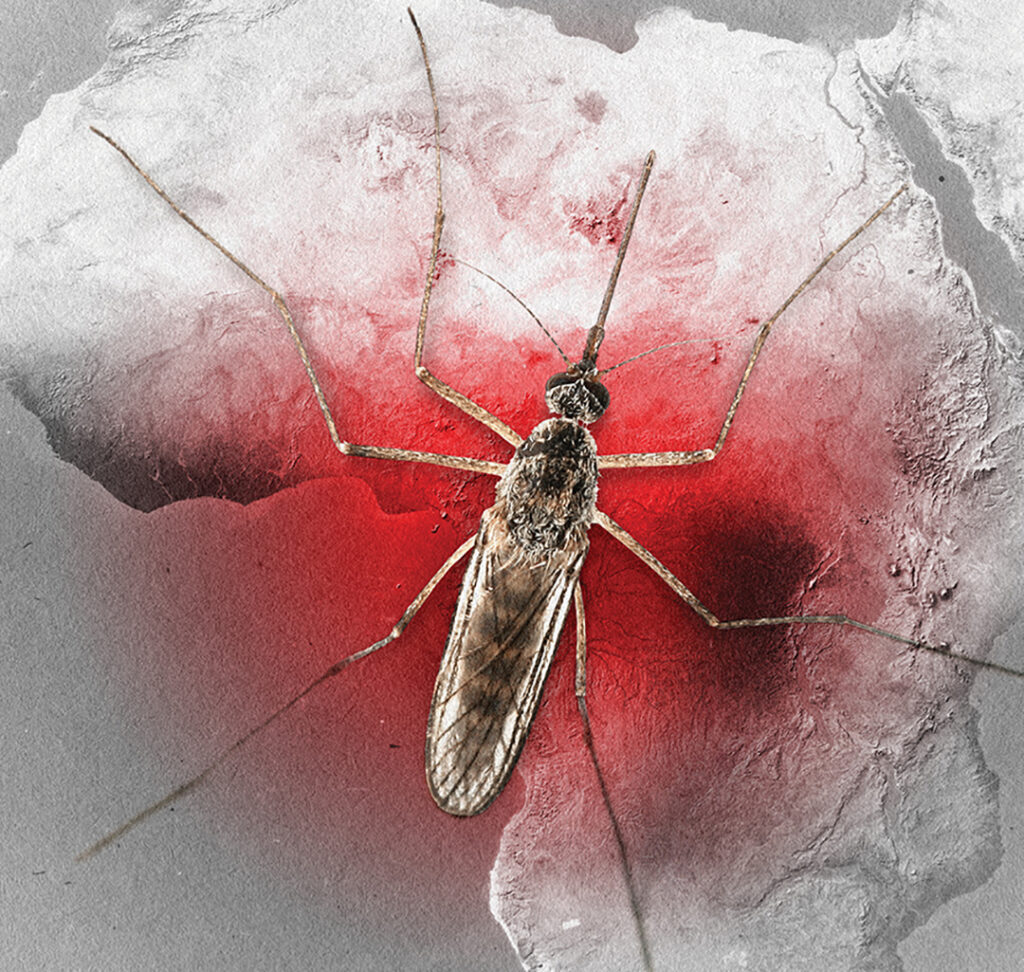
Na zona pantanosa do centro da Tanzânia encontra-se um lugar chamado Cidade do Mosquito. A área detentora da maior colónia de mosquitos cativos do mundo, utilizados para pesquisar a propagação da malária e outras doenças causadas pelo mosquito, como o vírus Zika e a febre de dengue. Os cientistas do Instituto de Saúde Ifakara estão a trabalhar para compreenderem o comportamento do mosquito, como, por exemplo, saber em que momento ele acasala. O objectivo é de apreender como apanhar, repelir e matar mosquitos.
«Parte do nosso trabalho aqui é de inovar e criar novas ferramentas para que possamos apenas manter o ritmo,» Fredros Okumu, cientista-chefe do instituto, disse num vídeo do GatesNotes.
A malária já esteve tão disseminada na região que chegou a infectar 80% da população. Muitos bebés nunca alcançavam o seu primeiro ano de vida. Na verdade, o significado do nome da cidade, Ifakara, é «O lugar onde as pessoas vão para morrer.»
Mas os pesquisadores estão a fazer progressos. As mortes pela malária na Tanzânia reduziram em mais de 50%, entre 2014 e 2019, de acordo com a MalariaSpot. Os cientistas agora têm uma meta ainda mais ambiciosa: a erradicação.

«Em relação aos mosquitos que transportam a malária, não vemos a necessidade de continuar a partilhar este lindo, lindo planeta com eles,» disse Okumu.
Uma Doença em Cima da Outra
A propagação da COVID-19 enfraqueceu ligeiramente, mas não parou, os esforços para erradicar a malária em África.
Mais de 90% das campanhas de luta contra a malária, nos quatro continentes, estavam no caminho certo no final de 2020. Durante o ano, as autoridades distribuíram 200 milhões de redes mosquiteiras em 30 países. Eles enviaram medicamentos antimaláricos para 12 países do Sahel e regiões vizinhas. A Parceria RBM para acabar com a Malária comunicou que o Quénia, o Malawi e o Gana tinham imunizado mais de 300.000 crianças contra a doença, num programa piloto iniciado em 2019.
«Este ano, sob as piores circunstâncias, os países provaram que não precisam de escolher entre proteger as populações da COVID-19 ou da malária, eles podem, e devem, fazer as duas coisas,» disse Abdourahmane Diallo, que lidera a Parceria RBM (anteriormente designada Fazer Recuar a Malária).

«Apesar dos desafios sem precedentes enfrentados, é uma realização notável que os países e seus parceiros em todo o mundo tenham mantido planos de esforços de combate à malária bem-sucedidos, incluindo a distribuição de números recordes de redes tratadas com insecticidas e [estão] a continuar a marchar em direcção à malária zero — garantindo que as comunidades continuem protegidas da picada mortal do mosquito,» disse ele, conforme foi comunicado pela parceria.
As autoridades sanitárias disseram que a propagação da COVID-19 pelo mundo está a afectar o tratamento de outras doenças. Durante o surto do Ébola, em 2014, na África Ocidental, a malária, a tuberculose e o HIV/SIDA causaram mais mortes do que o Ébola porque a epidemia criou um distúrbio nos sistemas de saúde locais. As autoridades sanitárias expressaram o seu receio de que o mesmo possa acontecer com a COVID-19.
«Devemos utilizar a COVID-19 como uma oportunidade para aprender lições para melhorar a colaboração e a inovação, assim como aumentar o nível das nossas ambições para o alcance da malária zero,» disse Peter Sands, do Fundo Global para o Combate a SIDA, Tuberculose e Malária, conforme noticiou o The Guardian.
A Organização Mundial de Saúde (OMS) aconselhou os governos a adaptarem as suas campanhas de combate à malária para proteger os funcionários do sector de saúde e as pessoas que distribuem suprimentos e redes mosquiteiras da infecção pela COVID-19.
Embora a COVID-19 tenha devastado a economia do mundo, a malária continua a ser um homicida poderoso. A OMS diz que em 2018 houve 212 milhões de casos de malária em África e 381.000 mortes, mas que foram considerados como números inferiores em comparação com os de 2017. Em 2020, estimou-se que para cada morte causada pela COVID-19 em África, houve sete a oito óbitos causados pela malária.
Em 2018, seis países representaram mais de metade de todos os casos de malária a nível global. Um quarto dos casos do mundo originaram na Nigéria, com 12% na República Democrática do Congo, 5% no Uganda e 4% cada para Costa do Marfim, Moçambique e Níger. As crianças com menos de 5 anos de idade representam dois terços de todas as mortes causadas pela malária no mundo inteiro.
Mesmo em meio a pandemia da COVID-19, organizações como a Parceria RBM, Malaria No More (Malária Nunca Mais) e a Fundação Gates estão a trabalhar não apenas para reduzir o número de casos de malária, mas para erradicar a doença.
O Centro de Controlo e Prevenção de Doenças (CDC) dos EUA é preciso na sua linguagem sobre controlar a malária, em oposição à eliminação. Este órgão diz que o seu objectivo é de reduzir a transmissão da malária até um nível onde não seja mais um problema de saúde pública.
«’Controlo’ da malária é diferente de ‘eliminação’ ou erradicação da malária,» comunicou o CDC. «A ‘Eliminação’ é local ou regional no seu âmbito. A erradicação é ‘eliminação global.’ A erradicação não é alcançada até que a malária tenha desaparecido do mundo natural.» O centro diz que o recente aumento de recursos, a vontade política e o compromisso levaram a debates sobre a possibilidade de eliminação da malária e, em última instância, a erradicação.
Marco Zero Para A Malária
EQUIPA DA ADF
As sociedades africanas lutaram contra a malária por milhares de anos e, apesar dos avanços, ela continua a ser mortal. Aqui estão várias razões pelas quais a África Subsaariana é o marco zero para a malária:
- Os mosquitos portadores da malária de África são altamente eficientes na transmissão da doença.
- Existe uma alta prevalência em África da espécie mais mortal do parasita.
- O clima da África Subsaariana é favorável aos mosquitos.
- Os países mais atingidos pela doença possuem baixa capacidade para tomar medidas preventivas.
Os medicamentos antimaláricos são amplamente disponíveis, o que nos leva a perguntar: Por que não se dão os medicamentos às pessoas que vivem em países onde a doença é mais prevalecente?
Não é tão simples assim. As recomendações para os medicamentos a fim de prevenir a malária são diferentes de país para país por causa das várias estirpes da doença. Nenhum medicamento antimalárico é 100% eficaz e deve ser combinado com medidas de protecção individual, tais como o uso de redes mosquiteiras. Tais medicamentos também devem ser tomados diária ou semanalmente.

Uma vez que as vacinações continuam não comprovadas, a melhor forma de impedir a malária é através do uso de medidas de prevenção e controlo eficazes, seguras e testadas. As autoridades de saúde alistam seis categorias de medidas preventivas: redes tratadas com insecticidas, tratamento preventivo de malária em mulheres grávidas, tratamento preventivo em recém-nascidos, pulverização residual em ambientes internos, controlo de larvas e administração de medicamentos em massa.
A primeira linha de defesa são as redes mosquiteiras nas áreas onde se dorme, porque os mosquitos são mais activos entre o anoitecer e o amanhecer. Melhores ainda, segundo o CDC, são as redes mosquiteiras tratadas com insecticida. Nas experiências que abrangiram as comunidades em África, as redes tratadas reduziram as mortes causadas por malária em crianças abaixo dos 5 anos de idade em 20%.
Os insecticidas utilizados para tratar as redes mosquiteiras matam mosquitos e outros insectos. Eles também repelem insectos, reduzindo o número que entra numa determinada casa, o que também reduz o risco para todos em casa. Nas comunidades onde tais redes são amplamente utilizadas, os números de mosquitos reduziram, assim como o tempo de vida dos insectos. As autoridades de saúde dizem que pelo menos metade das pessoas numa comunidade devem utilizar redes tratadas para se obterem estes resultados.
 As redes tratadas provaram apresentar «riscos de saúde muito baixos» para os humanos e outros mamíferos, disse o CDC. Até muito recentemente, estas redes tinham de ser regularmente tratadas com insecticidas. Mas várias empresas desenvolveram redes tratadas com insecticidas de longa duração, conhecidas como LLIN’s, que são eficazes para pelo menos três anos, mesmo depois de lavagens repetidas.
As redes tratadas provaram apresentar «riscos de saúde muito baixos» para os humanos e outros mamíferos, disse o CDC. Até muito recentemente, estas redes tinham de ser regularmente tratadas com insecticidas. Mas várias empresas desenvolveram redes tratadas com insecticidas de longa duração, conhecidas como LLIN’s, que são eficazes para pelo menos três anos, mesmo depois de lavagens repetidas.
Entre 2008 e 2010, as autoridades de saúde distribuíram 294 milhões de LLIN’s na África Subsaariana. O CDC disse que o financiamento para as LLIN’s aumentou gradualmente de 2004, quando as autoridades distribuíram 5,6 milhões de redes, para 2010, quando fizeram a entrega de 145 milhões de redes.
As autoridades dizem que o perigo económico causado pela COVID-19 fará com que a distribuição se estabilize ou mesmo sofra um declínio nos próximos anos. Os pesquisadores estão a trabalhar para aumentar o tempo de vida das redes tratadas de três para cinco anos. Tais redes de cinco anos poupariam 3,8 bilhões de dólares num período de 10 anos.

As autoridades de saúde dizem que durante a gravidez, a mãe e o feto estão em risco de contrair malária. A imunidade natural da mãe é reduzida. Os efeitos adversos da malária durante a gravidez incluem anemia materna, perda do feto, parto prematuro, retardamento do crescimento intra-uterino e bebés com baixo peso ao nascer.
O tratamento preventivo da malária em mulheres grávidas inclui o uso de LLIN’s, gestão eficaz do caso de gravidez, suplementos para prevenir a anemia e suplementos de ácido fólico para reduzir defeitos de nascença. As crianças nascidas de mães com malária são particularmente propensas a ter deformações da espinha dorsal ou do cérebro.
O tratamento preventivo para recém-nascidos consiste num curso terapêutico do medicamento sulfadoxina-pirimetamina em intervalos correspondentes às datas da vacinação rotineira — geralmente nas idades de 10 semanas, 14 semanas e 9 meses — dado aos recém-nascidos em risco de contrair a malária. O medicamento reduz o risco de anemia e de contracção da malária.
A pulverização residual em ambientes internos é o acto de revestir as paredes e outras superfícies da casa com insecticida. Os insecticidas matam o mosquito e outros insectos que entram em contacto com a superfície durante vários meses. A pulverização não previne as picadas de mosquito. Pelo contrário, geralmente matam o mosquito depois de este ter-se alimentado e quando vai descansar na superfície pulverizada. Para que seja eficaz, a pulverização deve ser feita pelo menos em 80% das casas da comunidade.
O controlo das larvas requer a eliminação de quaisquer águas estagnadas onde os mosquitos possam procriar. Os ovos postos na água irão chocar e transformar-se em larvas dentro de 24 a 48 horas e amadurecem transformando-se em mosquitos dentro de mais sete a 10 dias. Quaisquer águas estagnadas criam larvas, por isso, eliminar os pontos de procriação é difícil. Os países da África não tentaram fazer o controlo das larvas em grande escala, mas em outras partes do mundo, ele foi altamente eficaz.
O CDC afirma que o controlo das larvas em África pode ser muito útil para certos ambientes, tais como ambientes urbanos ou áreas marginais desertas, onde é mais previsível que haja charcos.
O controlo de larvas em grande escala geralmente exige modificações ambientais, tais como drenagens e entulhos ou o uso de larvicidas. O óleo biodegradável pode ser pulverizado na água, sufocando as larvas e as crisálidas.
Em tempos e lugares onde a malária atingiu proporções epidémicas ou se tenha tornado particularmente letal, os médicos utilizaram a administração de medicamentos em massa, ou AMM. Todas as pessoas residentes numa determinada área recebem medicamento antimalárico.
O P. falciparum, o mais letal de todos os parasitas da malária, obrigou comunidades a utilizarem a AMM.
A Organização Mundial de Saúde apenas recomenda a AMM em circunstâncias extremas, onde o sistema de saúde esteja sobrecarregado e incapaz de servir a comunidade afectada. Em circunstâncias menos agressivas, onde a incidência da malária é meramente elevada ou moderada, a AMM não demonstrou ser prática.
África Já Erradicou Doenças Antes
EQUIPA DA ADF
Organizações de todo o mundo estão a trabalhar para erradicar a malária da face da terra.
Existem precedentes na erradicação de doenças. Em Agosto de 2020, o Centro de Controlo e Prevenção de Doenças (CDC) dos EUA anunciou que a África estava oficialmente livre da pólio.
«Esta realização de saúde pública incrível — a interrupção da transmissão do vírus selvagem da poliomielite de todos os cantos da região africana — começou 24 anos atrás com a chamada para acção do falecido presidente sul-africano, Nelson Mandela,» comunicou o CDC. «Ele desafiou os chefes de Estado e líderes africanos a mobilizarem-se para ‘chutar a pólio para fora de África.’ Na altura, 75.000 crianças africanas por ano estavam a ser paralisadas pela pólio.»
A Nigéria foi o último país de África a ser declarado como estando livre da famosa pólio selvagem, em oposição à pólio adquirida da própria vacina. Em Agosto de 2019, a Nigéria passou três anos consecutivos sem registar um único caso da pólio selvagem, o que abriu a porta para o processo de certificação oficial para avaliar os dados e documentos e declarar África livre da pólio. Em 2020, o Afeganistão e o Paquistão continuaram a ser os únicos dois países onde a doença ainda é classificada como sendo endémica.
A África também está em vias de erradicar a doença do verme da Guiné, em que uma larva do verme engolida ao beber a água cresce até 80 centímetros de comprimento, escavando um túnel no corpo dos hospedeiros para emergir dos pés da vítima. Em 1986, o Carter Centre, sediado nos Estados Unidos, assumiu a liderança do programa para a erradicação da doença, que, na altura, estava a infectar 3,5 milhões de pessoas anualmente em 21 países de África e Ásia.
O Carter Center alcançou resultados surpreendentes. O centro registou um total provisório de 53 casos da doença do verme da Guiné, no mundo inteiro, em 2019. A doença demonstrou ser mais difícil de erradicar por completo do que se esperava por causa do aumento nas infecções de animais, primariamente em cães do Chade.
«O tempo para erradicar o verme da Guiné é agora,» Adam Weiss, director do Programa do Carter Center para Erradicação do Verme da Guiné, disse ao Outbreak News Today. «Para evitar sofrimento desnecessário, os restantes países endémicos estão a fazer o seu máximo para cada intervenção disponível.»