L’ÉPIDÉMIE D’EBOLA A FAIT RESSORTIR LES POINTS FAIBLES DU SYSTÈME DE SANTÉ DU CONTINENT. LES AUTORITÉS SONT DÉTERMINÉES À EN VENIR À BOUT.
PERSONNEL D’ADF
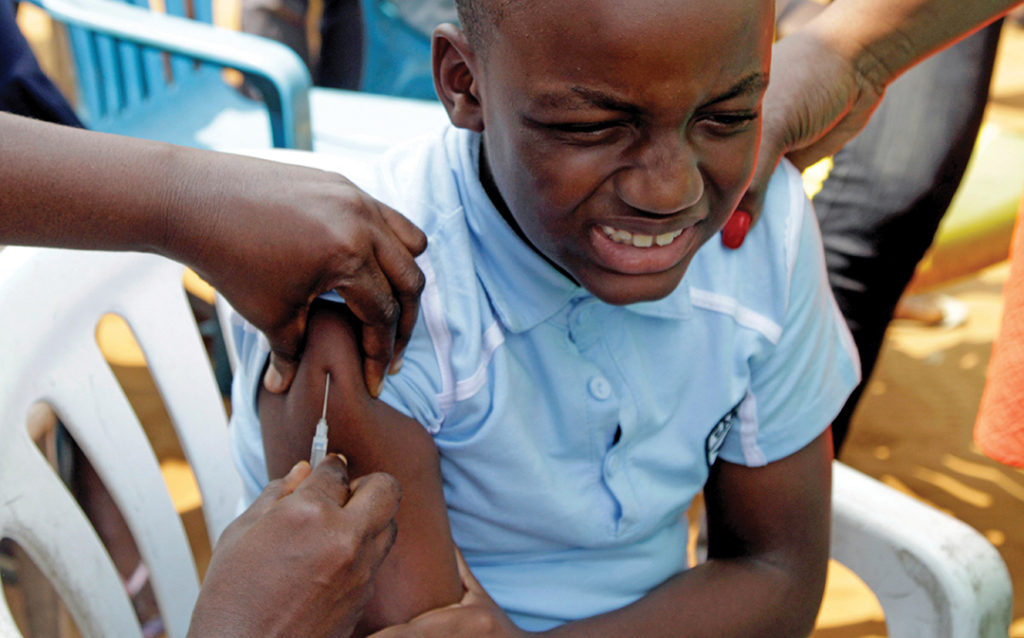
Une épidémie de méningite au Nord-Ouest du Nigeria a permis de démontrer les progrès accomplis depuis la crise de l’Ebola, même s’il reste bien du travail à faire.
Depuis décembre 2016, une forme hautement contagieuse de méningite cérébro-spinale s’est répandue dans l’état de Zamfara. La méningite est une infection bactérienne mortelle qui fait enfler la colonne vertébrale et le cerveau. Elle est communiquée par les éternuements, la toux et le partage des ustensiles. Elle est fréquente dans le Nord du Nigéria, qui fait partie d’une région connue comme la « ceinture de la méningite ».
Beaucoup de résidents de la région ont été vaccinés contre certains types de méningite. Malheureusement, dans le cas de cette épidémie, il s’agissait d’une souche peu commune, le type C, et le gouvernement ne possédait pas suffisamment de vaccins. Dès avril 2017, on faisait état de 9.646 cas dans 43 zones administratives locales, et de 839 décès.

« Les défis à relever ne sont pas très différents de ceux présentés par l’épidémie d’Ebola », explique le Dr Chikwe Ihekweazu, PDG du Centre nigérian pour le contrôle des maladies (CDC) en s’adressant à ADF. « Nous n’avons pas détecté l’épidémie aussi rapidement que nous aurions pu le faire ; nous n’avons pas confirmé les cas aussi rapidement que nous l’aurions pu. Donc, surtout dans le cas de la méningite qui est une maladie assez fréquente dans notre contexte, nous aurions pu être bien plus préparés. »
Après un démarrage lent, le Nigeria a néanmoins progressé. Sous la gestion du CDC nigérian, de la Croix Rouge nigériane, de l’Organisation mondiale de la santé (OMS) et d’autres organisations, le pays a lancé son « équipe de contrôle de l’épidémie ». Les autorités publiques de santé ont dispensé 500.000 vaccins donnés par le groupe international de coordination pour l’approvisionnement en vaccins et ont également demandé l’assistance du gouvernement britannique qui a contribué 800.000 doses supplémentaires. Soixante-deux équipes médicales comprenant chacune un médecin, un infirmier et un laborantin se sont déplacées vers les régions les plus atteintes. Des prélèvements à partir de cas suspects ont été analysés sur le terrain ou acheminés par avion vers des laboratoires.
À la fin avril, le nombre de cas était en diminution et les travailleurs de la santé ont commencé un travail de porte-à-porte afin d’identifier les personnes ayant encore besoin d’assistance. Des informations de santé sous forme d’annonces radio étaient diffusées sur les ondes. Les populations à risque comme les détenus étaient vaccinées.
« Nous apprenons beaucoup ; au moins maintenant, les gens comprennent et acceptent vraiment que nous devons investir dans ces systèmes, dit le Dr Ihekweazu. Il ne s’agit pas de quelque chose qui peut se faire au milieu d’une épidémie. Il faut le mettre en place en amont. »
Travailler en amont, c’est ce que cherche à faire le continent au lendemain de l’Ebola. Le CDC africain, institut continental de santé, a été mis en place et les pays investissent lourdement sur le contrôle des maladies et les réponses.
« Une grande partie des services de santé publique au Nigeria et dans tout le continent est menée par des programmes spécifiques à une maladie, comme ceux pour le VIH, le paludisme, la tuberculose, dit le Dr Ihekweazu. Je pense que nous nous rendons compte un peu tardivement, mais mieux vaut tard que jamais, que nous devons élaborer une approche globale de la prévention, de la détection et de la réponse face aux maladies infectieuses. »
LA SURVEILLANCE
La rapidité est l’ennemie de l’épidémie. Les maladies se transmettent à différent rythmes mais elles ont tendance à suivre des schémas déterminés. Par exemple, l’OMS utilise un modèle qui montre que certaines épidémies commencent à prendre de l’ampleur au 10ème jour pour arriver au point culminant le 21ème jour. Plus vite les autorités de santé publique sont en mesure de répondre, meilleures seront leurs chances de succès. C’est sur ce point que la surveillance intervient. Les systèmes destinés à lancer l’alerte sur les épidémies doivent atteindre chaque recoin du pays et doivent permettre au personnel des cliniques isolées de transmettre les informations au gouvernement central.
Le Nigeria a mis en place un système intégré de surveillance des maladies dont l’objectif est de relayer les informations émanant des gouvernements locaux aux
autorités régionales, puis fédérales. Ce système est encore largement géré sur papier et reste en attente de modernisation. Le Dr Ihekweazu dit que le pays est en train de mettre en place un système électronique qui permettra l’accès aux données en temps réel, et que ce projet est actuellement réalisé à 40 %. En plus de son réseau formel, le CDC du Nigeria dispose d’un centre d’appel pour recevoir les informations du public sur les incidents sanitaires dangereux.
« Nous n’y sommes pas encore, mais nous rationalisons le bas de la pyramide, depuis les installations médicales jusqu’au gouvernement local, déclare-t-il. Cela nous permettra vraiment de répondre beaucoup plus rapidement que nous le faisons pour le moment. »
D’autres pays mettent en place ce type d’approche. En Sierra Leone, un système de collecte des données en temps réel est en cour de réalisation par l’intermédiaire des centres des opérations d’urgence. Le pays a également un système communautaire de surveillance des événements dans lequel des volontaires sont formés pour avertir des signes de maladie.
« Désormais, on se concentre sur plusieurs maladies plutôt que sur l’Ebola seulement. Les Sierraléonais ont mis en place un système pour pister les maladies dans chaque recoin du pays », explique le Dr Fodae Dafay, directeur de la prévention et du contrôle des maladies en Sierra Leone. « L’Ebola a laissé place à un sentiment d’urgence sur la nécessité de créer un effort coordonné et des flux d’information mieux développés. »
La Banque mondiale a financé un projet d’amélioration des systèmes régionaux de surveillance des maladies axé sur l’amélioration de la surveillance, de l’analyse et de la réponse sanitaires dans tous les 15 pays de la Communauté économique des états d’Afrique de l’Ouest.
LES LABORATOIRES
L’identification adéquate des maladies grâce à des analyses en laboratoire constitue un élément clé. Le cas de l’épidémie de méningite au Nigeria nous a bien montré que même lorsqu’il s’agit d’une maladie bien connue, les souches ou variantes rares peuvent entraîner des problèmes. Trop souvent, les laboratoires se trouvent loin des zones d’épidémie et manquent de ressources.
Cela est particulièrement le cas en Afrique subsaharienne où il n’existe que 34 laboratoires agréés hors de l’Afrique du Sud. La plupart des pays de la région, c’est-à-dire 37 pays sur 49, ne possèdent aucun laboratoire agréé selon une étude de 2014 publiée dans l’American Journal of Clinical Pathology (Journal américain de pathologie clinique).
Ce manque de laboratoires implique que les maladies sont souvent mal diagnostiquées. Moins de 30 pour cent des décisions médicales en Afrique sont fondées sur un diagnostic correct. À titre de comparaison, ce pourcentage augmente à 70 pour cent aux États-Unis.
« J’ai déclaré publiquement que c’est pour le moment notre maillon le plus faible, déclare le Dr Ihekweazu. La surveillance dépend entièrement d’une infrastructure de laboratoires robuste pour vérifier les maladies. On peut donner un diagnostic clinique, mais on ne peut pas vraiment confirmer une maladie sans une analyse en laboratoire. »
Le CDC africain œuvre pour renforcer ces réseaux de laboratoires et a mis en place un centre de coordination régional dans chacune des 5 régions du continent. Lorsqu’un groupe de cas suspects de maladie apparaît et que le diagnostic est incertain, le centre de coordination prête son concours pour identifier le meilleur laboratoire d’analyse, en tenant compte de l’expertise et de la distance. Le centre s’assure que les échantillons sont prélevés et transportés au laboratoire et que les résultats sont transmis rapidement aux autorités sanitaires concernées.
LA COMMUNAUTÉ
Un des points forts de la réponse à l’Ebola concerne les volontaires dans les communautés affectées, qui se sont organisés pour faire un travail médical important. Cela comprenait l’identification des cas, le suivi des contacts, la dissémination d’informations sanitaires importantes et la mise en place des quarantaines. Maintenant que l’épidémie est terminée, les autorités sanitaires souhaitent capitaliser sur ces efforts communautaires et les pérenniser à l’avenir.
« On dit que ce qui se produit dans la communauté se produit dans la nation », déclare le Dr John Nkengasong, directeur du CDC africain. « Nous prévoyons de concentrer notre attention sur le développement et le renforcement des programmes communautaires de santé publique. »

À cette fin, le CDC africain participe à la création d’un corps de santé publique pour l’Afrique pour former et responsabiliser les citoyens ordinaires. Cette mission recoupe plusieurs activités comme un programme de « force bénévole de réponse rapide », un programme d’épidémiologie sur le terrain, une formation sur les systèmes d’information et sur d’autres expertises importantes. Les autorités espèrent que les habitants deviendront la première ligne de défense contre la propagation des maladies, mais aussi contre les rumeurs néfastes et contre les normes culturelles qui vont à l’encontre du travail à effectuer en santé publique.
« Nous savons que si la communauté ne comprend pas, nos efforts deviennent extrêmement difficiles », déclare le Dr Nkengasong.
LES PLANS
L’épidémie d’Ebola a démontré que, dans plusieurs pays, les plans de réponse en cas de pandémie étaient inexistants, ou existaient sur papier uniquement. Au Liberia par exemple, les officiers militaires ont relaté que la chaîne de commandement pendant l’épidémie n’était pas claire, et que les soldats manquaient de formation pour pouvoir exécuter les taches nécessaires, comme la mise en application des quarantaines.
Le CDC africain veut changer cela. L’organisation commence à travailler avec les gouvernements partout sur le continent pour mettre à jour leurs plans de réponse afin qu’ils puissent les mettre en pratique régulièrement tant au niveau national que régional. Tous les participants prévoient que les militaires trouveront pleinement leur place dans ces exercices.
« Nous voulons nous assurer que les ministères de la Défense soient pleinement engagés, déclare le Dr Nkengasong. Comme cela, en temps de crise, ils peuvent entrer en action et fournir de l’aide avec la logistique et la construction rapide de centres de traitement. »
LUTTER CONTRE LA PEUR AVEC LES FAITS
Les épidémies sont facilitées par la peur et la désinformation. Les communications efficaces sont le meilleur moyen d’assurer que les civils puissent se protéger et aider les autorités sanitaires et les professionnels de la sûreté dans leur réponse. L’Organisation mondiale de la santé offre des orientations éprouvées sur le terrain sur la façon de communiquer avec le public pendant une crise sanitaire :
- Gagner la confiance : Le principe clé pendant une épidémie est de communiquer de façon à construire, à maintenir et à restaurer la confiance entre le public et les autorités. Sans cette confiance, le public ne croira pas aux informations sanitaires partagées et n’y adhérera pas.
- Être proactif : Les communications concernant un risque de santé actuel ou potentiel sont essentielles. Une communication tôt dans le processus, même avec une information incomplète, permet d’éviter la propagation des rumeurs et de la désinformation. Plus les autorités tardent à communiquer des informations, plus celles-ci seront reçues avec peur lorsqu’elles seront révélées, surtout si cela provient d’une source extérieure. Une communication tardive érode la confiance et donc la capacité des autorités publiques à gérer une épidémie.
- Être transparent : Afin de maintenir la confiance du public tout au long de l’épidémie, il faut assurer la transparence, notamment des renseignements opportuns et complets sur le risque et la gestion de la maladie. Toute nouvelle information doit être divulguée rapidement. Les gestionnaires de l’épidémie doivent maintenir la transparence avec les organismes partenaires publics et privés. Cela contribue à l’amélioration de la collecte des données, de l’analyse des risques et des prises de décision.
- Écouter : Comprendre comment le public perçoit le risque ainsi que son point de vue et ses préoccupations reste essentiel. Sans connaître les croyances et les pratiques de la population, ou sa compréhension du risque, il n’est pas possible de mettre en place les décisions et les changements de comportement nécessaires.
- Planifier : La communication publique pendant une épidémie constitue un défi majeur et doit être minutieusement planifiée. La planification est en soi un principe important qui doit être suivi d’actions.