أسرة إيه دي اف
يقع في المستنقعات الموجودة في وسط تنزانيا مكان يُسمًّى «مدينة البعوض»، يوجد بها أكبر مستعمرة للبعوض في العالم تُستخدم للبحث عن انتشار الملاريا والأمراض الأخرى التي ينقلها البعوض، مثل فيروس زيكا وحمى الضنك، ويعمل العلماء في معهد «إيفاكارا» الصحي على فهم سلوك البعوض مثل التعرف على مواسم التزاوج، ويتمثل الهدف من ذلك في التعرف على أفضل طريقة لاصطياد البعوض وطرده والقضاء عليه.
وقال الدكتور فريدروس أوكومو، كبير العلماء بالمعهد، في مقطع فيديو على موقع «جيتس نوتس»: “يتمثل جزء من عملنا ههنا في ابتكار وإنشاء أدوات جديدة حتى نتمكن من مواكبة ذلك.”
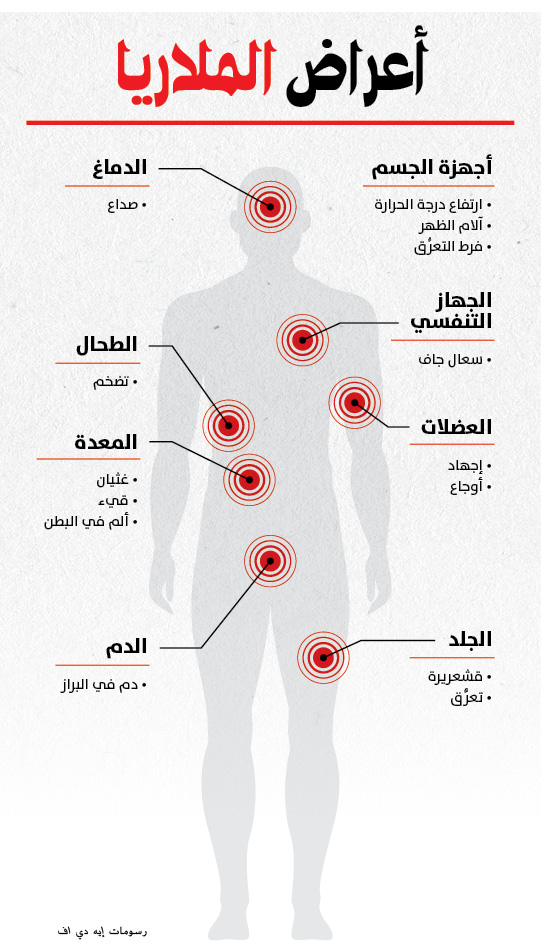
كانت الملاريا منتشرة في المنطقة على نطاق واسع لدرجة أنها أصابت 80٪ من سكانها، ولم يبلغ الكثير من الأطفال عامهم الأول، والواقع أنَّ اسم مدينة «إيفاكارا» يعني “قِبلة الموت.”

بيد أنَّ الباحثين ماضون في إحراز تقدم، إذ كشف موقع «ملاريا سبوت» أنَّ وفيات الملاريا في تنزانيا انخفضت بنسبة تتجاوز 50٪ بين عامي 2014 و2019، ويتمسك العلماء الآن بهدف أكثر طموحاً يتمثل في القضاء على الملاريا بلا رجعة.
ويقول أوكومو: “بالنسبة للبعوض الذي يحمل الملاريا، فلا نرى حاجة للاستمرار في تقاسم هذا الكوكب الجميل الساحر معه.”
مرض فوق آخر
تسبب انتشار فيروس كورونا (كوفيد19-) في إضعاف جهود القضاء على الملاريا في إفريقيا، ولكن لم يوقفها.
فقد كانت نسبة تتجاوز 90٪ من حملات مكافحة الملاريا في أرجاء أربع قارات تسير على الطريق الصحيح بنهاية عام 2020، ونجح المسؤولون خلال العام في توزيع 200 مليون ناموسية في 30 دولة، وإرسال الأدوية المضادة للملاريا إلى 12 دولة في منطقة الساحل وما حولها، وكشفت الشراكة العالمية للقضاء على الملاريا أنَّ كينيا ومالاوي وغانا قامت بتطعيم أكثر من 300,000 طفل ضد المرض في برنامج تجريبي انطلق عام 2019.
ويقول السيد عبد الرحمن ديالو، رئيس تلك الشراكة: “هذا العام، وفي ظل أسوأ الظروف، أثبتت بلدان أنها ليس عليها الاختيار بين حماية سكانها إمَّا من فيروس كورونا وإمَّا من الملاريا؛ إذ يمكنها، وينبغي لها، أن تحميهم من هذين الفيروسين.”
وقال وفقاً لما أوردته الشراكة: “على الرغم من التحديات غير المسبوقة التي نواجهها، فقد حققت بلدان وشركاؤها في أرجاء العالم إنجازاً رائعاً بنجاحها في الحفاظ على جهود مكافحة الملاريا المخطط لها، ويشمل ذلك توزيع أعداد قياسية من الناموسيات المعالجة بمبيدات الحشرات، وتواصل مسيرتها نحو القضاء على الملاريا – من خلال التأكد من حماية المواطنين من لدغة البعوض القاتلة.”
وصرَّح مسؤولو القطاع الطبي بأنَّ انتشار فيروس كورونا في أرجاء العالم يؤثر على علاج الأمراض الأخرى؛ فخلال تفشِّي الإيبولا في غرب إفريقيا عام 2014، تسببت الملاريا والسل والإيدز في وفيات أكثر من الإيبولا؛ لأنَّ الوباء تسبب في عرقلة منظومات الرعاية الصحية المحلية، وقد أعرب مسؤولو القطاع الطبي عن مخاوفهم من تكرار الوضع ذاته مع فيروس كورونا.

فقد كشفت صحيفة «الجارديان» أنَّ السيد بيتر ساندز، المدير التنفيذي للصندوق العالمي لمكافحة الإيدز والسل والملاريا، قال: “لزاماً علينا استغلال فيروس كورونا كفرصة للاستفادة من دروس لتحسين سبل التعاون والابتكار، وكذلك الصعود بسقف طموحاتنا في سبيل القضاء على الملاريا.”
ومن جانبها، نصحت منظمة الصحة العالمية الحكومات بمواءمة حملاتها الخاصة بالملاريا لحماية العاملين في قطاع الرعاية الصحية والقائمين بتوزيع اللوازم الطبية والناموسيات من فيروس كورونا.
ومع أنَّ فيروس كورونا تسبب في تدمير الاقتصاد العالمي، فما تزال الملاريا من الأمراض شديدة الفتك بالبشر؛ وكشفت منظمة الصحة أنَّ إفريقيا سجَّلت 212 مليون حالة إصابة بالملاريا و381,000 حالة وفاة عام 2018، وهما رقمان لا يتجاوزان أعداد الإصابات والوفيات التي شهدها عام 2017، وتشير التقديرات إلى أنَّ إفريقيا سجَّلت عام 2020 حالة وفاة واحدة جرَّاء فيروس كورونا مقابل عددٍ يتراوح من سبعة إلى ثمانية وفيات جرَّاء الملاريا.
واستأثرت ستة بلدان عام 2018 بأكثر من نصف الحالات المصابة بالملاريا في أرجاء العالم، بتسجيل ربع الإصابات العالمية في نيجيريا، و12٪ في الكونغو الديمقراطية، و5٪ في أوغندا، و4٪ في كلٍ من ساحل العاج وموزمبيق والنيجر، وكان الأطفال دون سن الخامسة يمثلون ثلثي جميع وفيات الملاريا في أرجاء العالم.
وحتى في خضم جائحة فيروس كورونا، لا تكتفي منظمات مثل الشراكة العالمية للقضاء على الملاريا و«ملاريا نو مور» ومؤسسة «جيتس» بالعمل على تقليل معدَّلات الإصابة بالملاريا، وإنما للقضاء على هذا المرض.
وتتصف هيئة المراكز الأمريكية لمكافحة الأمراض والوقاية منها بدقة لغتها عند الحديث عن مكافحة الملاريا، وليس القضاء عليها، وتقول إنها تسعى إلى الحد من انتقال الملاريا إلى مستوى لا يجعلها واحدة من مشكلات الصحة العامة.
فتقول الهيئة: “تختلف ‘مكافحة’ الملاريا عن ‘اجتثاث’ الملاريا أو ‘القضاء’ عليها؛ ‘فالاجتثاث’ محلي أو إقليمي من حيث النطاق، والقضاء عبارة عن ‘إبادة عالمية.’ ولا يحدث القضاء على الملاريا إلا بعد زوالها من عالم الطبيعة.” وتقول الهيئة إنَّ تزايد الموارد والإرادة السياسية والالتزام مؤخراً أسفر عن الحديث حول إمكانية اجتثاث الملاريا، وفي النهاية القضاء عليها.
مرتع الملاريا
أسرة إيه دي اف
لقدعكفت المجتمعات الإفريقية على مكافحة الملاريا على مدار آلاف السنين، ومع هذا التقدم العلمي، فلا تزال الملاريا واحدة من الأمراض التي تفتك بالبشر. وفيما يلي نستعرض عدة أسباب تجعل من منطقة إفريقيا جنوب الصحراء مرتعاً للملاريا:
- يتميَّز البعوض الحامل للملاريا في إفريقيا بقدرته الفائقة على نقل المرض.
- يشيع في إفريقيا انتشار الأنواع الأكثر فتكاً من هذا المرض الطفيلي.
- تتصف منطقة إفريقيا جنوب الصحراء بمناخها المواتي للبعوض.
- تضعف قدرة البلدان الأكثر تضرُّراً من المرض على اتخاذ التدابير الوقائية.
تتوفر الأدوية المضادة للملاريا على نطاق واسع، ممَّا يثير هذا السؤال: لماذا لا نعطي الأدوية لمن يعيشون في البلدان التي يستشري فيها المرض؟ ليس الأمر بهذه البساطة؛ إذ تختلف التوصيات الخاصة بأدوية الوقاية من الملاريا من بلد لآخر باختلاف سلالات المرض، ولا يوجد دواء مضاد للملاريا تصل نسبة فعاليته إلى 100٪ ويجب أن يقترن بتدابير الوقاية الشخصية مثل استخدام الناموسيات، كما يجب تناول هذه الأدوية يومياً أو أسبوعياً.
وبما أنَّ اللقاحات لا تزال غير مثبتة، فإن أفضل طريقة للقضاء على الملاريا تتمثل في استخدام تدابير الوقاية والمكافحة الفعالة والآمنة والمجرَّبة، ويتحدث مسؤولو القطاع الطبي عن ست فئات من التدابير الوقائية: الناموسيات المعالجة بالمبيدات الحشرية، والعلاج الوقائي من الملاريا للحوامل، والعلاج الوقائي للرضع، والرش الموضعي للأماكن المغلقة، ومكافحة اليرقات، والتناول الجماعي للأدوية.

يتمثل خط الدفاع الأول في الناموسية الفعَّالة المستخدمة في أماكن النوم؛ لأنَّ البعوض يكون أنشط ما يكون من غروب الشمس حتى مطلع الفجر. وتقول هيئة المراكز الأمريكية لمكافحة الأمراض والوقاية منها إنَّ الناموسيات المعالجة بالمبيدات الحشرية خير أنواع الناموسيات، إذ أثبتت التجارب التي أُجريت على مستوى المجتمعات المحلية في إفريقيا أنَّ الناموسيات المعالجة قلصَّت الوفيات المرتبطة بالملاريا لدى الأطفال دون سن الخامسة بنسبة 20٪.
وتقتل المبيدات الحشرية المستخدمة في معالجة الناموسيات البعوض والحشرات الأخرى، كما أنها تطرد الحشرات بتقليل الأعداد التي تدخل المنزل منها، مما يساهم كذلك في تقليل المخاطر التي يتعرَّض لها كل فرد في المنزل. وتنخفض أعداد البعوض، ناهيك عن انخفاض مدى الحياة، في المجتمعات التي يشيع فيها استخدام هذه الناموسيات. ويقول مسؤولو القطاع الطبي إنه يجب على نصف سكان المجتمع على الأقل أن يستخدموا الناموسيات المعالجة للحصول على مثل هذه النتائج.
وذكرت هيئة المراكز الأمريكية أنه ثبت أنَّ الناموسيات المعالجة تشكل“مخاطر صحية منخفضة للغاية” على البشر والثدييات الأخرى. وقد كان لابد من إعادة معالجة هذه الناموسيات بالمبيدات الحشرية باستمرار حتى عهد قريب، ولكن نجحت عدة شركات في ابتكار ناموسيات معالجة بمبيدات حشرية طويلة الأثر، تظل فعاليتها لمدة ثلاث سنوات على الأقل، حتى بعد غسلها أكثر من مرة.
وخلال الفترة من عام 2008 حتى عام 2010، نجح مسؤولو القطاع الطبي في توزيع 294 مليون ناموسية في منطقة إفريقيا جنوب الصحراء، وذكرت هيئة المراكز الأمريكية أنَّ تمويل الناموسيات المعالجة بمبيدات حشرية طويلة الأثر زاد تدريجياً بداية من توزيع 5.6 ملايين ناموسية عام 2004، ووصولاً إلى توزيع 145 مليون ناموسية عام 2010.
 ويقول المسؤولون إنَّ الأضرار الاقتصادية الناجمة عن فيروس كورونا (كوفيد19-) سوف تؤدي إلى ثبات توزيع الناموسيات أو حتى انخفاض توزيعها خلال السنوات المقبلة، ويعمل الباحثون على زيادة فترة صلاحية الناموسيات المعالجة من ثلاث إلى خمس سنوات، لأنَّ مثل هذه الناموسيات التي تصلح للاستخدام لخمس سنوات ستوفر 3.8 مليارات دولار على مدار 10 سنوات.
ويقول المسؤولون إنَّ الأضرار الاقتصادية الناجمة عن فيروس كورونا (كوفيد19-) سوف تؤدي إلى ثبات توزيع الناموسيات أو حتى انخفاض توزيعها خلال السنوات المقبلة، ويعمل الباحثون على زيادة فترة صلاحية الناموسيات المعالجة من ثلاث إلى خمس سنوات، لأنَّ مثل هذه الناموسيات التي تصلح للاستخدام لخمس سنوات ستوفر 3.8 مليارات دولار على مدار 10 سنوات.
ويقول مسؤولو القطاع الطبي إنَّ الأم والجنين معرَّضان لخطر الإصابة بالملاريا خلال فترة الحمل، إذ تقل المناعة الطبيعية للأم، وتشمل الآثار الضارة للملاريا خلال فترة الحمل فقر الدم لدى الأمهات، وموت الجنين، والولادة المبتسرة، وتأخر نمو الجنين داخل الرحم، وانخفاض وزن الرضع عند الولادة.
ويشمل العلاج الوقائي للملاريا للحوامل استخدام الناموسيات المعالجة بمبيدات حشرية طويلة الأثر، وفعالية إدارة حالات الحمل، وتناول المكملات الغذائية للوقاية من فقر الدم، ومكملات حمض الفوليك لتقليل التشوهات الخلقية، وتزيد فرص تعرُّض أطفال الأمهات المصابات بالملاريا لتشوهات العمود الفقري والدماغ.
يتكون العلاج الوقائي للرضع من دورة علاجية كاملة من دواء سلفادوكسين/بيرميثامين على فترات توافق جداول التطعيم الروتيني – عادة ما تكون في سن 10 أسابيع و14 أسبوعاً و9 أشهر – تُعطى للرضع المعرَّضين لخطر الإصابة بالملاريا، ويقلل هذا الدواء من خطر فقر الدم والإصابة بالملاريا.

يشير مصطلح الرش الموضعي للأماكن المغلقة إلى تغطية الجدران والأسطح الأخرى بالمنزل بمبيد حشري، إذ سيقتل المبيد الحشري البعوض والحشرات الأخرى التي تلامس هذه الأسطح لعدة أشهر، بيد أنَّ الرش لا يوقف البعوض عن اللدغ. وإنما عادةً ما يقتل البعوض بعد أن يتغذى ويستقر على الأسطح المرشوشة، ويجب أن تغطي عملية الرش نسبة 80٪ على الأقل من المنازل في المجتمع لضمان فعاليتها.
تتطلب مكافحة اليرقات التخلص من أي مياه راكدة يمكن أن يتكاثر فيها البعوض، إذ يفقس البيض الذي يوضع في الماء ويتحول إلى يرقات خلال فترة تتراوح من 24 إلى 48 ساعة، وتنضج اليرقات وتتحوَّل إلى بعوض خلال فترة تتراوح من سبعة إلى 10 أيام أخرى. وبما أنَّ أي مياه راكدة تساعد على نمو اليرقات، فإنه يصعب التخلص من أماكن التكاثر تلك. ولم تحاول البلدان في أرجاء إفريقيا مكافحة اليرقات على نطاق واسع، لكن هذه العملية أثبتت فعاليتها الشديدة في أجزاء أخرى من العالم.
وتقول هيئة المراكز الأمريكية إنَّ مكافحة اليرقات في إفريقيا قد تكون مثمرة في أماكن بعينها مثل البيئات الحضرية أو المناطق التي تكتنفها بؤر صحراوية حيث يسهل تحديد أماكن تجمع مياه البرك.
ويتطلب التوسع في مكافحة اليرقات عموماً إجراء تعديلات بيئية، مثل تجفيف أماكن تجمع المياه وسدها، أو استخدام مبيدات اليرقات، ويمكن رش الزيت القابل للتحلل الحيوي على سطح الماء، إذ يؤدي ذلك إلى خنق اليرقات والشرنقات.
في الأوقات والأماكن التي وصلت فيها الملاريا إلى مستويات وبائية أو أصبحت شديدة الفتك بالبشر، لجأ العاملون في القطاع الطبي إلى فكرة التناول الجماعي للأدوية، إذ يعطون لكل من يعيش في منطقة معينة الدواء المضاد للملاريا.
ويعتبر طفيل المتصورة المنجلية أكثر طفيليات الملاريا فتكاً، وقد أجبر المجتمعات على اللجوء إلى فكرة التناول الجماعي للأدوية.
ولا توصي منظمة الصحة العالمية بالتناول الجماعي للأدوية إلَّا في الظروف القصوى عندما تتكدس المنظومة الصحية بالإصابات وتعجز عن خدمة المجتمع الموبوء. ولم يثبت أنَّ التناول الجماعي للأدوية فكرة عملية في الظروف الأهون التي تكون فيها معدَّلات الإصابة بالملاريا مرتفعة أو معتدلة.
إفريقيا نجحت في القضاء على أمراض من قبل
أسرة إيه دي اف
تعمل المنظمات في ربوع العالم أجمع على التخلص من الملاريا من على وجه الأرض.
وتوجد سوابق إفريقية في القضاء على الأمراض، إذ أعلنت هيئة المراكز الأمريكية لمكافحة الأمراض والوقاية منها في آب/أغسطس 2020 أنَّ إفريقيا أمست خالية رسمياً من شلل الأطفال.
وقالت الهيئة: “إنَّ هذا الإنجاز المذهل في قطاع الصحة العامة – أي التصدي لانتقال فيروس شلل الأطفال البري في شتَّى ربوع المنطقة الإفريقية – بدأ منذ 24 عاماً بدعوة للتحرك دعاها الراحل نيلسون مانديلا، رئيس جنوب إفريقيا، إذ ناشد رؤساء الدول والزعماء الأفارقة على الاستنفار من أجل ‘طرد شلل الأطفال من إفريقيا.’ وقد كان 75,000 طفل إفريقي يصابون إذاك بالشلل بسبب شلل الأطفال.”
كانت نيجيريا آخر دولة في إفريقيا أُعلن عن خلوها ممَّا يُسمَّى بشلل الأطفال البري، على النقيض من شلل الأطفال المكتسب من اللقاح نفسه. وشهدت نيجيريا في آب/أغسطس 2019 مرور ثلاث سنوات متتالية دون تسجيل أي إصابة بشلل الأطفال البري، ممَّا فتح الباب أمام عملية الاعتماد الرسمية لمراجعة البيانات والوثائق والإعلان عن خلو إفريقيا من شلل الأطفال. وكانت أفغانستان وباكستان حتى عام 2020 هما البلدان الوحيدان اللذان كان العلماء لا يزالون يصنفون المرض فيهما ضمن الأمراض المتوطنة.
كما توشك إفريقيا على القضاء على داء دودة غينيا، إذ يصل طول يرقة هذه الدودة التي تُبتلع في مياه الشرب إلى 80 سنتيمتراً، وتظل تحفر في الجسم العائل لها حتى تخرج من قدمي ضحيتها. وتولَّى مركز «كارتر» بالولايات المتحدة عام 1986 قيادة برنامج للقضاء على هذا المرض الذي كان يصيب آنذاك 3.5 ملايين إنسان سنوياً في 21 دولة في إفريقيا وآسيا.
ونجح المركز في تحقيق نتائج تسترعي النظر، إذ ذكر أنَّ إجمالي أعداد الحالات المصابة بداء دودة غينيا بلغ 53 حالة على مستوى العالم عام 2019، وقد ثبت أنَّ القضاء على المرض أصعب ممَّا كان متوقعاً بسبب ارتفاع الإصابات وسط الحيوانات، وخاصة الكلاب في تشاد. وقال السيد آدم ويس، مدير برنامج القضاء على دودة غينيا التابع لمركز «كارتر»، لموقع «أوتبريك نيوز توداي»: “حان الوقت للقضاء على داء دودة غينيا، إذ تسعى البلدان الموبوءة المتبقية إلى تجنب المعاناة غير الضرورية لسكانها عن طريق بذل قصارى جهدها بكل السبل المتوفرة.”